老年期うつ病は認知症の前兆?|タウPET研究が示すリスクと早期診断
はじめに: 高齢者の気分障害と認知症リスク
中高齢期に新たに発症するうつ病や躁うつ病(双極性障害)は、介護負担や社会的孤立など様々な問題を引き起こしうる深刻な疾患です。近年の研究で、こうした中高齢発症の気分障害の中には実は認知症の「はじまり」、すなわち認知症の前兆として現れているケースがあることが指摘され、国内外で注目されています。認知症(アルツハイマー病など)の多くはタウ蛋白質やアミロイドβの脳内蓄積による神経変性疾患ですが、高齢期の気分障害とそれら異常タンパク質との関係は十分解明されていませんでした。本記事では、2025年に発表された黒瀬らの最新研究を紹介し、高齢者の気分障害と脳内タウ病変との関連について解説します。ポイントは、高齢者のうつや躁うつといった精神症状と神経病理とのつながりを理解し、これらの症状を将来の認知症リスクとして捉える視点の重要性です。
背景: タウPETが示したうつ病患者の脳内タウ蓄積
高齢者のうつ病が将来的な認知症リスクに関連する可能性は以前から示唆されてきましたが、生前の脳内病変を確認することは困難でした。MRIや脳波など通常の検査では、アルツハイマー病に関連するアミロイドβやタウタンパク質の蓄積を捉えられないためです。このため治療は従来対症療法が中心で、実際には脳内で進行しているかもしれないタンパク質病変(タウ病理やアミロイド病理)が見過ごされ、認知症の診断が遅れるリスクが指摘されてきました。
こうした中、2020年に当院(市川メディカルクリニック)の森口翔・高畑圭輔ら(量子科学技術研究開発機構(QST)にも所属)は、QSTの開発したタウPETリガンド[11C]PBB3を用いた研究で、老年期うつ病患者の脳にタウ蛋白質の蓄積がみられることをMolecular Psychiatry誌にて初めて明らかにしました。この研究では、タウPETによる画像解析の結果、高齢者のうつ病患者は同年代の健常者に比べて全脳のタウ蓄積が有意に高く、特に幻覚や妄想といった精神病症状を伴う患者で顕著であることが報告されました。言い換えれば、老年期うつ病の中でも症状が重く精神病症状を呈するケースでは、脳内にタウ蛋白質が蓄積しており、将来的な神経変性疾患が進行しつつある可能性が示唆されたのです。ただしこの先駆的研究には双極性障害(躁うつ病)の患者が含まれておらず、中高齢発症の気分障害全体で脳内タウ蓄積がどの程度起きているか、またタウ病変の分布(どの脳部位に蓄積するか)の詳細までは[11C]PBB3ではリガンドの性能の問題もあり十分に分かっていませんでした。そこで研究チームは、新たな高性能なタウPET薬剤を用いて中高齢期発症のうつ病・双極性障害患者の脳内タウ蓄積の実態を詳しく調べることにしました。
中高齢期気分障害患者にみられるタウ病理
当院(市川メディカルクリニック)に所属する黒瀬心・森口翔・高畑圭輔らの研究チーム(QSTにも所属)は、2025年にAlzheimer’s & Dementia: The Journal of the Alzheimer's Association誌にて、高齢期発症の気分障害患者における多様なタウ蛋白病変の存在を示す研究結果を報告しました。この研究では平均68歳前後の気分障害(うつ病および双極性障害)の患者52名と、年齢・性別をマッチさせた健常対照47名を対象に、タウ蛋白を可視化するPETスキャンとアミロイドβを可視化するPETスキャンの両方を実施しています。使用されたタウPETのトレーサーは、QSTが開発した18F-PM-PBB3 (florzolotau(18F) )という薬剤で、アルツハイマー病だけでなく様々な認知症関連疾患のタウ病変を高感度に検出できることが特徴です。また、剖検(死亡後の脳解剖)による病理研究として、別途208例のブレインバンクの解析も行い、その中から40歳以降に気分障害を発症していた症例(21例)と発症していなかった症例を比較検討しました。こうしたPETによる生体検査と死後脳病理データの双方から、中高齢期の気分障害と脳内タンパク病変との関連を包括的に調べた点が、本研究の特徴です。
主な結果①:タウ・アミロイドPET陽性率の有意な上昇
気分障害患者では、脳内にタウ蛋白質やアミロイドβが蓄積している割合(PET陽性率)が健常者よりも明らかに高いことが分かりました。具体的には、タウPETで異常ありと判定された人が患者群の50%にのぼり、対照群の約15%と比べ有意に高率でした。同様にアミロイドPET陽性者も患者群で約29%と、健常対照の約2%に比べ高頻度でした。統計学的に年齢や性別、認知機能スコアの差を調整すると、気分障害患者がタウ陽性となるオッズ比は健常者の約4.8倍にも達したと報告されています。言い換えれば、気分障害の患者は脳内にタウ異常蓄積が存在する確率が健常高齢者より約5倍高いということです。アミロイドβについても患者群で有意に蓄積頻度が高く、これらの結果から「高齢期発症の気分障害患者の中には、単なる加齢では説明できないレベルの異常タンパク質蓄積が起きている」つまり認知症の前駆状態として病変が進行しているケースがあることが示唆されます。
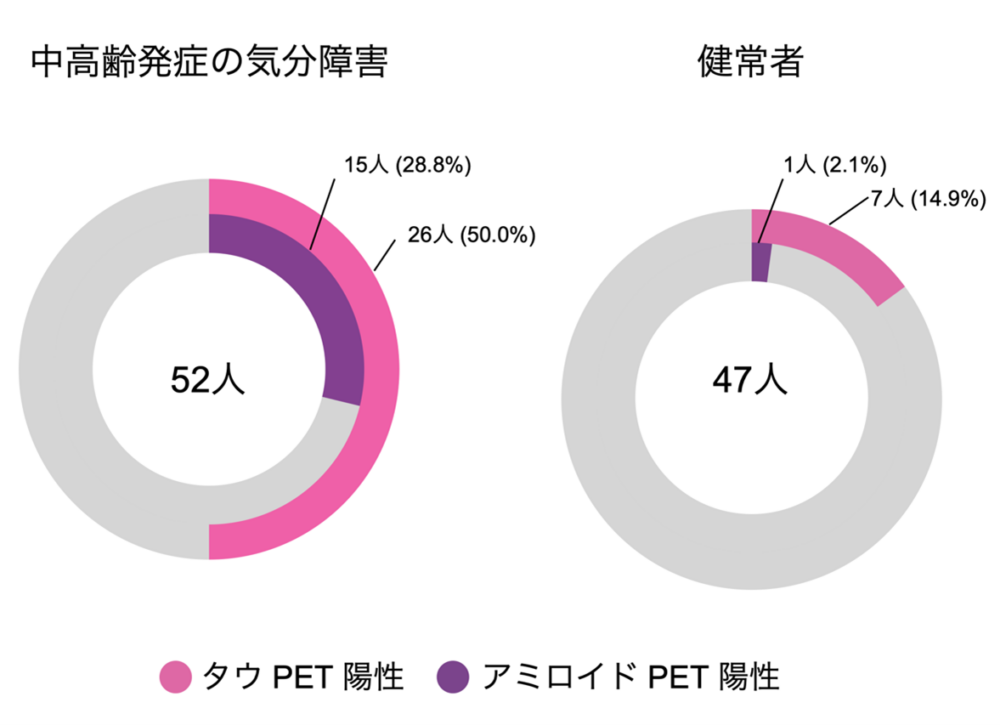
図1: 中高齢期発症気分障害患者と健常者におけるタウPETおよびアミロイドPET陽性率の比較。 ピンクの部分がタウPET陽性者の割合、紫の部分がアミロイドPET陽性者の割合を示すドーナツグラフです。左は患者52人の結果、右は健常対照47人の結果を示しています。高齢期気分障害群ではタウPET陽性(ピンク)の割合が50%と、健常群の約15%を大きく上回っています。またアミロイドPET陽性(紫)の割合も患者群で約29%と、健常群(わずか2%程度)に比べ顕著に高いことが分かります。これらのデータは、高齢期のうつ病・双極性障害患者では脳内にアルツハイマー病に見られるような異常タンパク質の蓄積が頻繁に起きていることを示しています。
主な結果②:アルツハイマー病型以外を含む多様なタウ病態
タウPET陽性となった患者脳内のタウ蓄積部位を詳しく分析したところ、興味深い所見が得られました。アミロイドPET陰性(脳内にアミロイドβの蓄積がない)ケースでもタウ蛋白の蓄積が認められ、その分布パターンは症例によって様々であったのです。例えば、ある患者では海馬・側頭葉など記憶中枢を中心にタウが沈着しており(典型的なアルツハイマー病型のパターン)、別の患者では前頭葉や脳幹深部(線条体や黒質を含む)に選択的なタウ蓄積が見られるなど、非アルツハイマー病型(アミロイド陰性タイプ)のケースにも多彩なタウ病変が存在しました。従来は主にアルツハイマー型認知症に関連するタウだけに注目した研究がほとんどでしたが、今回のflorzolotau(18F)PET研究により、中高齢期の気分障害患者にはアルツハイマー病だけでなく前頭側頭型認知症など様々な神経変性疾患に特徴的なタウ病変が潜んでいる可能性が示されたのです。実際、我々は世界に先駆けて「中高齢期のうつ病・双極性障害患者において、AD以外の多様なタウオパチー(タウ異常蓄積を主体とする疾患)の存在」をPETスキャンで明らかにしました。これは、高齢期の気分症状が様々なタイプの脳変性疾患(たとえばピック病や進行性核上性麻痺といった疾患群)の前駆症状となり得ることを示唆する重要な知見です。
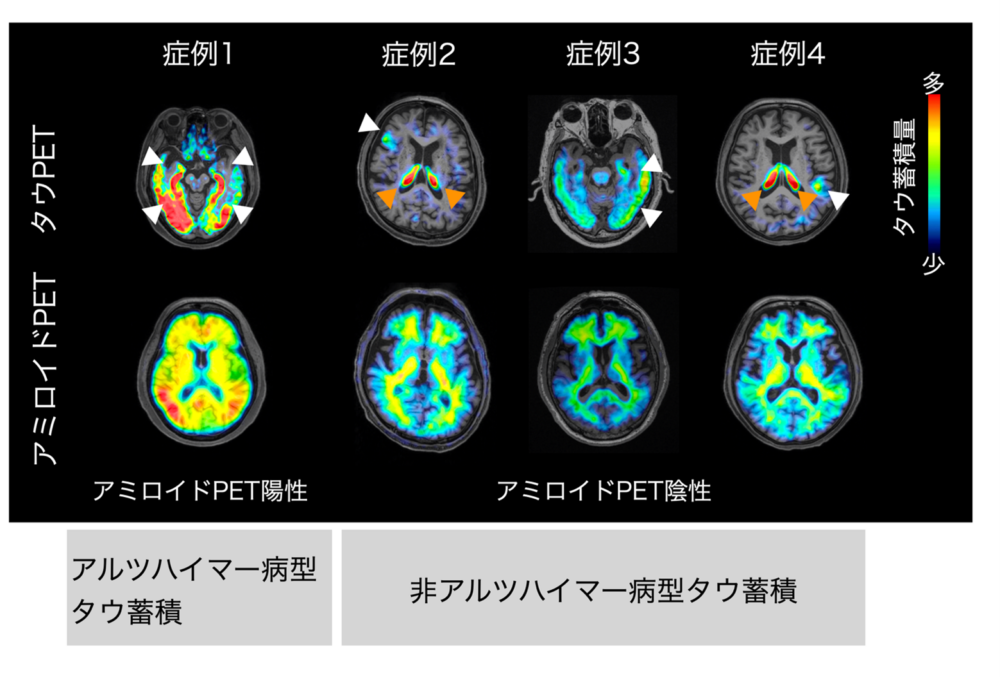
図2 中高齢発症の気分障害にみられる多様なタウ病態 代表的な中高齢発症の気分障害のflorzolotau(18F) PET画像です。上段がタウPET画像、下段がアミロイドPET画像。アミロイドPET陽性の場合(症例1)はアルツハイマー病型のタウ蓄積、アミロイドPET陰性の場合(症例2, 3, 4)は非アルツハイマー病型のタウ蓄積と考えられます。アルツハイマー病型(症例1)では内側側頭葉を中心に脳全体にタウ蓄積が広がっているのがわかります。また、非アルツハイマー病型では、前頭葉(症例2)、側頭葉(症例3)、頭頂葉(症例4)と様々な領域にタウ蓄積が観察され、非アルツハイマー病の多様なタウ病変が観察されました。このことから、アルツハイマー病だけでなく、非アルツハイマー病型を含む多様な神経変性疾患が中高齢発症の気分障害の背景にあることが明らかにされました。色のついているところがタウ病変のある部位であり、タウの量は図中のスケールバーの通り少ない(青色)→多い(赤色)で示されます。白矢印は病的な集積、オレンジ色矢印は健常者にもみられる生理的な集積を表しています。
主な結果③:精神病症状を伴う場合、非典型タウ病変がより顕著
前述のように、老年期うつ病では幻覚・妄想などの精神病症状を伴う場合にタウ蓄積が多い傾向が2020年の時点で示唆されていました。今回の研究でもそれを裏付ける所見が得られています。特にアミロイド陰性(非アルツハイマー型)の患者群に注目すると、幻覚や妄想を呈したケースでは、そうでないケースに比べ前頭葉や線条体(大脳基底核)といった領域におけるタウ蓄積量が有意に高い傾向が認められました。一方でアミロイド陽性(アルツハイマー病型)の患者では、精神症状の有無によるタウ蓄積量の差は見られなかったといいます。このことは、幻覚・妄想などの精神病症状を伴う重症の気分障害患者では、アルツハイマー病以外の型のタウ病変がより多く存在している可能性を示唆します。言い換えれば、高齢期うつや躁うつの臨床像として妄想・幻覚が目立つケースでは、進行性核上性麻痺や前頭側頭型認知症など非アルツハイマー型のタウオパチーが背景に潜んでいる割合が高いのかもしれません。
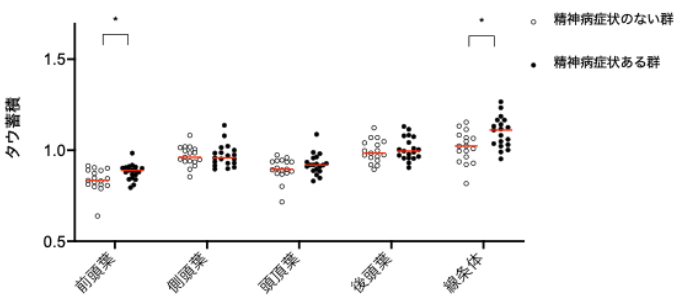
図3 精神病症状(幻覚・妄想)とタウ病変 アミロイドβPET陰性の中高齢発症の気分障害間で、精神病症状(幻覚・妄想)の有無でタウ病変の差を調べると、精神病症状のある群では前頭葉や線条体でタウ蓄積量が多い傾向が認められました。このことから、精神病症状がみられる重症の気分障害患者では、より非アルツハイマー病型のタウ病変が多いことが示唆されました。なお、アルツハイマー病型のタウ病変ではこのような傾向はありませんでした。
主な結果④:剖検研究でも裏付け – 発症から認知症まで平均7年
PET画像で示唆された所見は、国立精神神経医療研究センターの死後脳データでも裏付けられました。ブレインバンクの208症例中、40歳以降にうつ病または躁うつ病を発症していた21例を抽出して解析したところ、気分障害を発症した群では発症していない群と比べてタウ蛋白病変を有する症例の割合が有意に高いことが確認されたのです。さらに興味深い点として、これら気分障害を伴っていた患者群では、抑うつエピソードあるいは躁状態の出現が、その後に訪れる認知機能低下の発症よりも平均約7年も前に起きていたことが明らかになりました。図らずも、高齢期に気分症状が出現した患者では数年後に認知症の症状(物忘れなど認知機能障害)が始まるケースが多かったことを示すデータと言えます。以上をまとめると、中高齢期うつ病・双極性障害の一部には、認知症の原因タンパク質の一つであるタウが認知症発症前からすでに脳に蓄積していることがPETにより直接確認され、そして死後の脳病理データでもその事実が裏付けられたというのが本研究の結論です。
臨床への示唆: 早期診断・リスク評価・治療戦略への影響
今回の発見は、高齢期に発症した気分障害に対する医療の在り方にいくつかの重要な示唆を与えています。まず第一に、早期診断とリスク評価の重要性です。高齢者で初発するうつ病や躁うつ病の中には、脳内でアルツハイマー病など神経変性疾患の初期病変が進行しているケースがあるとすれば、精神症状の段階でその兆候を捉えられれば認知症を未然に防ぐチャンスが生まれます。アルツハイマー病では近年、アミロイドβに作用する新薬など根本治療の開発が進み、できるだけ発症早期に診断して治療を開始することの重要性が強調されています。同様に、高齢期の気分障害についても認知症の前駆症状として早期に発見し介入する視点が重要になるでしょう。実際、黒瀬らは「タウPETスキャンによって認知症の非認知症状期(認知症になる前の段階)の病変を捉えられる可能性がある」と述べています。特に、将来的に認知症への移行リスクが高い患者を客観的に見極めることができれば、患者本人や家族への説明・準備、経過観察の強化など適切な対応が可能になります。
第二に、本研究は新たな診断技術(バイオマーカー)の必要性を浮き彫りにしています。現在、精神科臨床では高齢発症のうつ病であっても routine でアミロイドPETやタウPETを行うことは通常ありません。しかし今回の結果から、少なくとも一部のケースでは分子イメージングによる脳内病変の評価が診断上有用であることが示唆されました。実際、研究チームは「これまで中高齢発症の気分障害診療ではPETによるアミロイドやタウ病変チェックは行われてこなかったが、本研究成果は客観的バイオマーカーに基づく診断・治療の必要性を示す重要な知見である」と強調しています。今後、タウPETやアミロイドPET、あるいは血液中のタウ・リン酸化タウなどを指標とした簡便な検査法が発展すれば、認知症の前兆としての高齢期うつを早期に見抜くことも現実味を帯びてくるでしょう。また今回使用されたフロルゾロタウPETのように、アルツハイマー病のみならず多様なタウオパチーを可視化できる技術は、患者ごとに異なる脳病理のタイプを鑑別し将来的な治療標的を定める上でも役立つ可能性があります。例えば、タウ病変主体の患者には抗タウ薬の開発が待たれるところですし、アミロイドが蓄積している患者には既存の抗アミロイド療法(アミロイド除去抗体など)の適応を検討するといった個別化医療にもつながるかもしれません。
おわりに: 気分症状を神経変性のサインとして捉える重要性
高齢者に見られるうつ病や双極性障害などの気分症状を、「加齢に伴う心の不調」と片付けず潜在的な脳の病変(神経変性疾患)の表れとして捉える視点が、今後ますます重要になると考えられます。今回の研究によって、精神症状と脳病理の橋渡しとなる生物学的証拠が示され、高齢期の気分障害がアルツハイマー病を含む様々な認知症の前駆状態でありうることが科学的に裏付けられました。幸い、気分症状は記憶障害などの認知症症状に比べて早い段階で現れるケースが多く、本研究でも認知症の典型症状が出る平均7年前にうつ病や躁症状が始まっていたと報告されています。この“時間差”は大きなチャンスです。精神科医・老年科医をはじめ医療従事者は、高齢期に新たに発症したうつ病や晩年の躁うつの背景に神経変性疾患が潜んでいないかを常に意識しながら診療にあたる必要があるでしょう。そして必要に応じて専門医療機関でのPET検査やバイオマーカー検査、認知機能の定期的なスクリーニングを組み合わせることで、認知症を可能な限り早期に発見し、患者さんの将来に備えることが可能になるかもしれません。高齢社会における「中高齢期の気分障害=認知症の前兆」という視点の浸透が、認知症の予防・早期介入につながることが期待されます。
参考文献:







